 la gaceta / fotos de analia jaramillo LA GACETA / FOTOS DE ANALÍA JARAMILLO
la gaceta / fotos de analia jaramillo LA GACETA / FOTOS DE ANALÍA JARAMILLO
Nahin Yaffar tiene 11 años y recuerda ese día de agosto de 2017 casi como si fuera ayer: “habíamos ido de caminata con mi mamá y mi tía; yo tenía sed, mucha sed. La boca muy seca, era raro”, cuenta y añade que, por suerte, su tía también vive con diabetes tipo 1 (DM1). “Ella sospechó y con su glucómetro me midió... me dio HI”, cuenta, con una serenidad y un manejo del tema que pasman. Pero el manejo de la gran mayoría ni se acerca al suyo, y por eso el concepto de HI no queda claro para los no informados. La que explica es Elizabeth Herrera, diabetóloga y nutricionista: “HI es una derivación de high, que en inglés significa alto. Es lo que da el glucómetro cuando se supera su límite superior de medición, que es 600”.
Porque la información -y su correlativa toma de conciencia- son pocas, hoy se conmemora el Día Mundial de la Diabetes. El propósito de la Federación Internacional de Diabetes y de la OMS, que lo instituyeron en 1991, es dar a conocer causas, síntomas, tratamientos y complicaciones asociadas, y resaltar que su incidencia no deja de aumentar. Una de las cosas que suele no saberse es que un tipo de diabetes, la tipo 1, afecta mayormente a niños y adolescentes. “Y que, a diferencia de la tipo 2, no se produce progresivamente con el tiempo. Los niños literalmente ‘debutan’ con una descompensación, y en la mayoría de los casos requieren internación en terapia intensiva”, explica Herrera.
Qué es lo que ocurre
La diabetes, así en general, es la dificultad (o incapacidad) del cuerpo de llevar a las células los azúcares que necesita como energía. La “llave” para que el azúcar entre a las células es la insulina, una hormona que normalmente (en las personas con DM1 no lo hace) produce el páncreas.
Si esa llave no funciona se generan dos tipos de problemas: por un lado, con el tiempo, la acumulación de azúcar en sangre puede dañar los ojos, los riñones, el sistema nervioso; provocar enfermedades cardíacas, derrames cerebrales y hasta la necesidad de amputar un miembro.
“Por el otro, si el azúcar no llega a las células, el cuerpo busca otras fuentes de energía: el hígado apela a las grasas y las descompone en cetonas. Estas normalmente aparecen cuando pasa mucho tiempo entre comidas, pero cuando se producen rápidamente se acumulan en sangre y orina, y llegan a ser tóxicas. Es lo que se conoce como cetoacidosis, y lo que hace grave la crisis”, sigue explicando Herrera.
Ese riesgo los corren todas las personas con diabetes, pero en las personas con DM1 la cetoacidosis suele ser el debut.
A sus 11 años Anna Ybarra es -como Nahin- maestra en medirse la glucosa y administrarse insulina. “Al mes de salir del hospital sabía cómo hacerlo -cuenta su mamá, Silvina González-; aprendió más rápido que nosotros, los adultos”.
Anna terminó internada con una cetoacidosis severa y con la glucemia en 700 (lo normal, en ayunas, es entre 70 y 110). “Nosotros no sabíamos nada de esto -añade Silvina-; nos llamó la atención que tomara tanta agua, y que había bajado de peso. La vio su pediatra, pidió un análisis de urgencia y al día siguiente escuché: ‘Anita tiene diabetes’. Me sentí de nuevo una mamá primeriza. ‘¿Qué hago ahora?’, me pregunté. Creí que el mundo se venía abajo”.
Autorresponsables
Pero no tiene por qué venirse abajo. Todo lo contrario: personas como Nahin, Anna y Pablo Gianinni (que ya tiene 36, pero vive con DM1 desde los 10) prueban que se puede seguir construyendo ese mundo y hacerlo mucho mejor.
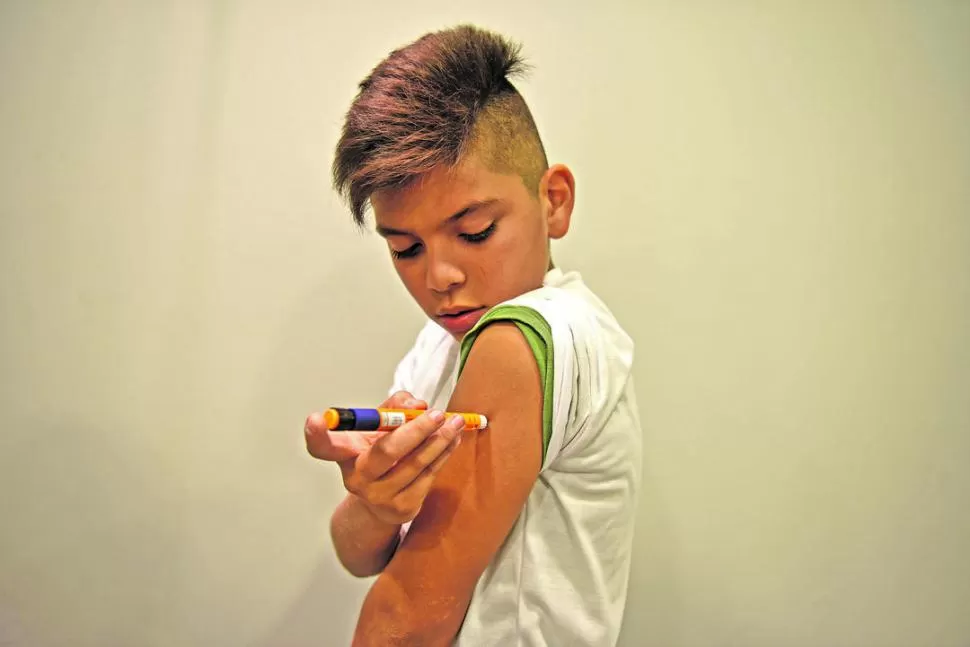
“Cuando supieron que tengo diabetes en el colegio creían que me iba a morir, o a quedarme ciego... No me dejaban comer nada. Tuve que enseñarles a mis compañeros que puedo comer lo que quiero”, cuenta Nahin, con su “lapicera” de insulina en la mano.
“A mucha gente le cuenta entender que no somos víctimas; somos personas que vivimos con una condición. Y el mejor abordaje (en especial cuando se trata de niños) es centrarse en sus necesidades, no en las del médico ni en las de los padres”, advierte Pablo..
“Si los chicos aprenden a manejar su diabetes (y con la ayuda adecuada lo hacen mejor que los adultos) tenemos unos 15 años antes de que aparezcan las complicaciones de la diabetes crónica; lo interesante es que en ese tiempo ellos están más preparados que los adultos que hacen una diabetes tipo 2”, señala Herrera.
“En estos 26 años que pasaron desde mi diagnóstico -agrega Pablo- la tecnología ha permitido muchísimos avances en calidad de vida. Desde el tamaño de las agujas a los sensores, pasando por los distintos tipos de insulina, hoy es mucho más sencillo vivir con DM1, siempre que se tenga acceso a la medicación (que por ley debe ser provista gratuitamente), a la educación diabetológica y a la contención”. Precisamente por eso, junto con pacientes y familiares ha trabajando y trabajado hasta lograr crear -hace pocos días- la Fundación Familia Páncreas.
“Nuestro páncreas no produce insulina; nosotros tenemos que aprender a ‘pensar’ como él: su enorme capacidad de analizar datos y resultados, y así utilizar insulina, medir glucemia, contar carbohidratos.... Si aprendo a pensar como el páncreas, puedo tomar decisiones. Pero solos es muy duro sostener un tratamiento que dura toda la vida. Nos hemos ido reuniendo pacientes, familiares, amigos... y entre todos nos ayudamos a pensar como un páncreas”, cuenta Pablo antes de despedirse.
Nace una esperanza: fundación Familias Páncreas

Pablo Gianinni tiene diabetes tipo 1 desde los 10 años y -cuenta- lo pasó fatal. “Quiero que no haya más chicos que vivan lo que viví. Que sepan que no hay un límite por vivir con DM1. Que si tienen que medir su glucosa en el colegio o en el club, no sientan que deben ocultarse, porque no son anormales”, dijo hace justo un año. Así nació Familia Páncreas, fundación con la que buscan asistir y acompañar a las personas y al sistema de salud en la educación diabetológica. “Las leyes prevén medicación, atención, pero falta generalizar la educación”, resalta Pablo (izquierda), que compartió su historia con los lectores. Lo acompañaron la doctora Elizabeth Herrera, asesora de la fundación; Silvina González, (mamá de Anna Ybarra), Anna y de Nahin Yaffar. Anna y Nahin ya aprendieron lo que Pablo no sabía a su edad.
Otro riesgo: hipoglucemia; que los niveles azúcar bajen demasiado puede ser aún más grave que la suba
Mucho es malo, poco es peor: si el azúcar es insuficiente, se corre riesgo de desmayos, convulsiones e incluso coma. Y en las personas que usan insulina ese riesgo puede ser alto. Si el nivel baja de 60 es preocupante, y si está debajo de 54 se requiere acción inmediata. “Puede causarla exceso de insulina o haberse salteado comidas, pero también un proceso infeccioso, por ejemplo”, explica la doctora Herrera. Debilidad; temblores; sudor excesivo; dolor de cabeza; hambre, irritabilidad; visión borrosa, latidos cardíacos rápidos son algunas de las señales. En esos casos, incluso viviendo con diabetes las personas necesitan bastante azúcar (1/2 taza de jugo de fruta o gaseosa no dietética o cinco caramelos). Recomiendan esperar unos 15 minutos y chequear el nivel de glucosa antes de comer más.
Dos tipos de insulina: una basal, que se inyecta a la mañana y otra para controlar los efectos de lo que se come
Un páncreas que funciona manda al cuerpo insulina cada 15 minutos (se llama insulina basal), y unos “extras” cuando comemos. Gracias a la ingeniería molecular ya no usamos insulina derivada de animales sino sintetizada en laboratorio -explica la doctora Herrera-. Y desde 1985 está disponible la insulina de acción rápida (llamada “en bolos”), que equivale a esos “extras” que nos da el páncreas. Así, lo que las personas con diabetes aprenden a manejar es, entre otras cuestiones, cuántos carbohidratos tiene lo que comen, y así calculan cuánto deben inyectarse para corregir una hiperglucemia, o para evitarla. En la actualidad existen dispositivos que se adhieren a la piel y, sin necesidad de pinchazos, hacen esos cálculos por ellos mismos, y hasta administran la insulina, pero los costos aún son muy altos.
 Las personas con diabetes todos los días toman su lanceta (una suerte de lapicera con una pequeña aguja) como Anna y Nahin.
Las personas con diabetes todos los días toman su lanceta (una suerte de lapicera con una pequeña aguja) como Anna y Nahin.
 Con la lanceta pinchan un dedo y ponen una gota de sangre en una tira reactiva.
Con la lanceta pinchan un dedo y ponen una gota de sangre en una tira reactiva.
 La tira reactiva se coloca en el glucómetro y este indica la concentración de glucosa en sangre.
La tira reactiva se coloca en el glucómetro y este indica la concentración de glucosa en sangre.













