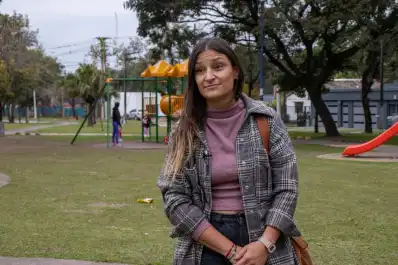
“Me siento muy bien. La cirugía disminuyó en un 80% mi disquinesia (movimientos involuntarios de cabeza, brazos, manos y miembros inferiores). También eliminó mi temblor y sólo me queda un poco de movimiento en la pierna izquierda, aunque espero mejorar cuando terminen de calibrar el neuroestimulador que me colocaron en el cerebro. Lo importante es que noto el cambio en mi cuerpo ¡hasta el tono de mi voz es diferente! y anímicamente me siento muy bien porque retomé mis actividades laborales...” El médico clínico César N, de 37 años, celebra con optimismo el éxito de la intervención quirúrgica que le practicaron para corregir los movimientos producidos por la enfermedad de Parkinson. A los 25 años, cuando era estudiante de Medicina, había comenzado con los primeros síntomas y el neurólogo Oscar Iguzquiza (h) le diagnosticó la patología.
La vida del médico tucumano cambió radicalmente, según su propio testimonio. “Estuve 12 años tomando dosis bajas de diferentes drogas pero la enfermedad seguía progresando. Comencé con dolor y rigidez generalizada en el brazo izquierdo, luego se propagaron a la pierna izquierda y finalmente a todo el cuerpo... El tratamiento farmacológico también genera algunos efectos secundarios , como los movimientos involuntarios... La cuestión es que Andrea Arcos -doctora en neurocirugía funcional- junto a sus pares José María Goldman y Julio Fernández (neurocirujanos y especialistas en técnicas endovasculares) e Iguzquiza (h) neurólogo especialista en técnicas de neurofisiología me aconsejaron hacerme operar para lograr la estimulación cerebral profunda. Esta cirugía fue la primera en su tipo que se realizó en el NOA. Ahora estoy más que satisfecho porque pronto comencé a ver los resultados favorables y porque me redujeron en más del 50% la medicación...”, detalló César, coordinador médico del sanatorio Mitre de Aguilares y médico clínico en el Centro de Terapia Nefrológica de San Miguel de Tucumán.
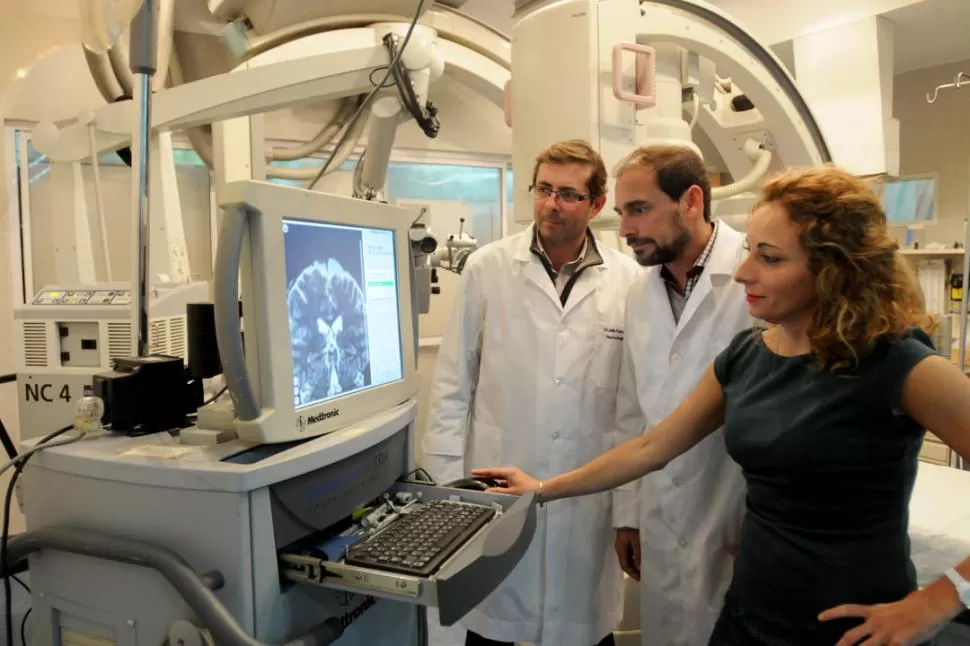
La intervención quirúrgica duró 12 horas en la Clínica Mayo. Consistió en la colocación de dos electrodos en puntos específicos del cerebro (uno en el hemisferio izquierdo y otro en el derecho) conectado a un neuroestimulador (una especie de marcapaso ubicado debajo de la piel). El paciente se mantuvo despierto durante la intervención y colaboró en las pruebas inmediatas que se realizan luego del implante de los electrodos con el fin de verificar si estaban ubicados en los puntos exactos. “Sólo me colocaron anestesia para perforarme el cráneo. Luego me desperté y estuve charlando con el equipo médico mientras colocaban los electrodos. Permanecí en vigilia durante toda la intervención porque no duele nada, ya que el cerebro no tiene terminaciones nerviosas”, aclaró el médico.
“Mi operación fue posible gracias al doctor José Gigena, que autorizó en mi obra social (Prensalud) la cobertura del 100% del costo de la cirugía”.
"Los electrodos inhiben la zona hiperactiva del cerebro"
El Parkinson es una enfermedad neurodegenerativa progresiva. Se origina por la destrucción de neuronas que produce un neurotransmisor llamado dopamina. Este déficit de dopamina condiciona una falta de equilibrio entre centros exitadores e inhibidores y se manifiesta en el paciente con alteraciones del movimiento como temblores, rigidez muscular, movimientos lentos e inestabilidad postural. La definición pertenece a la doctora en neurocirugía funcional Andrea Arcos, integrante del equipo que operó al médico clínico César N. LA GACETA charló sobre este tema con la doctora Arcos y estos son los tramos más relevantes de la conversación.
- ¿Cómo es el tratamiento del Parkinson?
- El diagnóstico es fundamentalmente clínico y el tratamiento es farmacológico. Pero cuando este va perdiendo su efectividad o aparecen efectos secundarios mal tolerados debe plantearse el tratamiento quirúrgico. Se necesita una adecuada evaluación prequirúrgica a cargo de un experimentado equipo multidisciplinario, que incluya neurólogos, psicólogos y neurocirujanos.
-¿En qué casos se indica cirugía?
- La cirugía está indicada en pacientes con más de cinco años de evolución del Parkinson. De este modo se evita el diagnóstico erróneo de otras patologías que en sus comienzos pueden simular esta enfermedad. Además, deben responder al test de levodopa a dosis máximas (droga específica). Este es el predictor más fiable de la eficacia de la cirugía, ya que los síntomas y signos que mejoren con la levodopa serán los que se beneficiarán con la cirugía. También deben presentar complicaciones inherentes a la progresión de la patología: temblor incapacitante y fluctuaciones motoras (bloqueos motores o movimientos involuntarios anormales).
- ¿En qué consiste la cirugía?
- La cirugía de estimulación cerebral profunda (ECP) consiste en la implantación de electrodos en el interior de la estructura cerebral profunda, que se encuentra hiperactiva (en la enfermedad de Parkinson suele ser el núcleo subtalámico). A través de impulsos eléctricos se inhibe la parte del cerebro que se encuentra con mayor actividad y que causa la enfermedad. Estos electrodos están conectados a un generador (neuroestimulador o marcapasos) alojado debajo de la piel (a la misma altura donde se colocan los marcapasos cardíacos) cuya función es emitir estímulos eléctricos a la zona del cerebro. La intervención se realiza con el paciente despierto con anestesia local. La primera fase consiste en la localización anatómica exacta de las estructuras cerebrales seleccionadas y su trayectoria a través de un orificio craneal.
- ¿Cuáles son las técnicas quirúrgicas que utilizan?
- Usamos dos técnicas quirúrgicas: 1) las estereotáxicas: se atornilla un marco y 2) la neuronavegación: a través de un sistema similar a un GPS accedemos a las estructuras profundas del cerebro. Esto se realiza con técnicas mínimamente invasivas, por el camino más corto y con la mínima alteración de estructuras encefálicas. Una vez que se traza la trayectoria, en forma progresiva se va descendiendo un microelectrodo que registra la actividad de las neuronas. Las distintas estructuras cerebrales tienen un registro diferente que debemos identificar -como si sintonizáramos una emisora de radio-, hasta llegar al núcleo subtalámico, donde se comprobará la respuesta del paciente. Se valora si mejoran los síntomas, como el temblor o la rigidez, y la posible aparición de efectos secundarios de la estimulación.
-¿Qué ventaja tiene esta nueva técnica?
- La ECP se caracteriza por su bilateralidad, no es lesiva, se puede ajustar y modificar en función de la evolución de la enfermedad y, algo muy importante, es reversible. Además tiene baja incidencia de complicaciones y menor riesgo que las técnicas ablativas.
- ¿Qué efectos produce?
- La cirugía alivia los síntomas y signos clínicos del Parkinson, mejorando de forma significativa la calidad de vida del paciente, ya que disminuye los trastornos de movimiento y optimiza la respuesta al tratamiento con fármacos porque reduce tanto las dosis como sus efectos secundarios.
Otros trastornos de movimiento que pueden tratarse con técnicas de estimulación incluyen distonía, temblor, dolor refractario, epilepsia y trastornos psiquiátricos.