Esta historia tiene tres protagonistas (una femenina, uno que puede serlo o no, y otro que no tiene género) y actores secundarios.
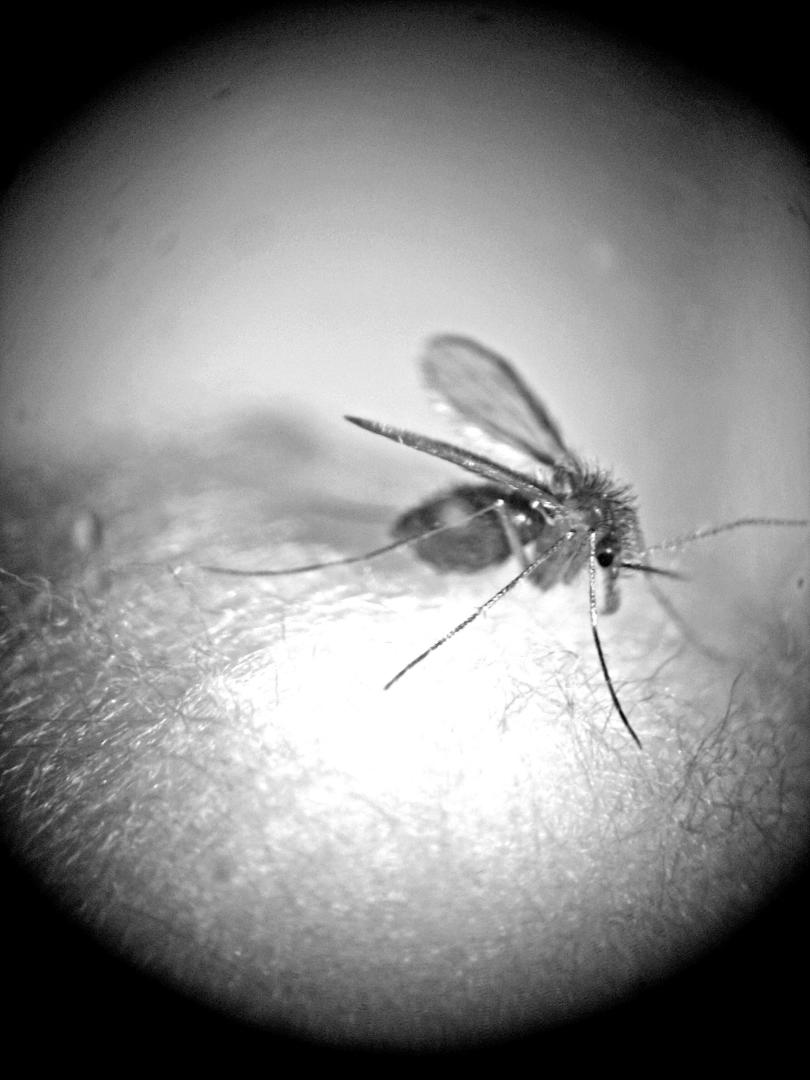
“Ella” es casi insignificante de chiquita, y muy peluda; se alimenta de fluidos vegetales, pero para hacer madurar los huevos necesita sangre. Se llama Nyssomyia neivai, y es la hembra de un insecto que en el campo conocen como “torito” o “rubito”. No necesitan que la sangre sea humana, pero no reconocen caracteres antropomorfos así que, simplemente, pican cuando les hace falta.
Pero la trama se inicia antes: sus “proveedores” de sangre pueden ser reservorios (organismos en los que un microorganismo vive sin causar daños) de un parásito llamado Leishmania brasiliensis, otro de nuestros protagonistas: un protozoo (sin género, es un organismo unicelular) que no les hace nada a los animales que lo albergan, pero ataca al ser humano (protagonista número tres), sin importar su género.
“Las enfermedades que causa el parásito se conocen en conjunto como leishmaniasis -explica Gabriela Quintana, bióloga, docente de la Facultad de Ciencias Naturales de la UNT, e investigadora en el Instituto Superior de Entomología y en Conicet-. La más frecuente entre nosotros es la cutánea, que produce úlceras en la piel”. Pero el parásito también puede atacar las vísceras (y causan los casos más graves) y las mucosas.
Una trama muy compleja
Quintana dirige una investigación titulada “Aspectos ecológicos, eco-epidemiológicos, microbiológicos y genéticos de la leishmaniasis en el norte argentino”, de la que participan Luciana Díaz Briz, Denise Fuenzalida, José Direni Mancini y Giselle Rodríguez, también biólogos. Junto con el Siprosa y con municipios, intentan abordar estas enfermedades en las zonas endémicas de la provincia (ver: “La realidad local”).
“La situación epidemiológica es compleja, porque intervienen en ella muchas variables: los cambios ambientales, el cambio climático, la deforestación para dar espacio a explotaciones agrícolas, los asentamientos humanos en zonas boscosas, la construcción de presas... De hecho, hemos detectado que las zonas endémicas se están extendiendo hacia el sur”, explica Quintana, y añade: “las complicaciones que puede causar la enfermedad, por su parte, se asocian a condiciones socioambientales, como la malnutrición, los desplazamientos de población, las malas condiciones de las viviendas, la debilidad del sistema inmunitario...”.
La complejidad se agudiza porque además del factor humano, biológicamente, hay que tener en cuenta no sólo el ciclo del vector, sino también el del parásito.
Esa complejidad marca el tipo de trabajo en muchas frentes. Uno de ellos es la multiplicidad institucional: Gabriela, lo mismo que Denise y José, trabaja también en la sede Tucumán del Instituto Nacional de Medicina Tropical, dependiente del Malbrán (Administración Nacional de Laboratorios e Institutos de Salud). Y eso no es todo...
En cadena
Muy resumidamente dicho, el mecanismo de transmisión de la enfermedad es así: en estado silvestre nuestros actores secundarios, los reservorios del parásito, son animales como roedores y marsupiales. Cuando “ella” los pica, se infecta. Ahora bien, a diferencia del Aedes aegypti, “la doña” se mueve -a saltitos- en distancias muy cortas. Y no crece en el agua, sino entre la hojarasca cerca de los árboles. “Por eso sus principales objetivos humanos son quienes trabajan cerca de bosques o entran a estos para actividades recreativas (pesca, caza)”, advierte Rodríguez.
Pero la cosa, claro, no queda allí: a medida que los humanos nos vamos metiendo en (y con) la naturaleza, “ella” empieza a beber sangre de animales de cría que albergan el parásito, como cerdos y gallinas. “Que estos vivan cerca de los humanos aumenta la posibilidad de contacto efectivo de la picadura -agrega Rodríguez-. Por eso es clave cuidar el ambiente alrededor de las viviendas y mantener los corrales alejados”.
Y el círculo se cierra así: al picar un humano, “ella” inyecta los parásitos, que infectan células y se multiplican hasta que las rompen... y salen. Al quedar libres, pueden afectar a otras células en distintos tejidos.
La enfermedad
Es una de las llamadas “enfermedades de la pobreza” que, como señaló hace unos años Bernard Pecoal, director de Iniciativa de Medicamentos para Enfermedades Olvidadas, suelen quedar fuera de los intereses del mercado farmacéutico. Por eso cobra aún más valor esta línea de investigación.
La leishmaniasis es endémica en Tucumán, y en el 90 % de los casos se da el tipo cutáneo. “Se observa una picadura que no se cura y se ulcera, pero pasa hasta un mes y medio hasta que los síntomas aparecen -advierte Quintana- y eso demora el tratamiento, por falta de diagnóstico”.
Este, según la guía de OMS para el manejo de la leishmaniasis (marzo de 2019), se basa en un examen físico y se confirma con análisis parasitológicos.
Las lesiones pueden ser únicas o múltiples; se producen en general en zonas expuestas, como la cara o los miembros, y contienen cantidades variables de parásitos.
Aunque se puede tratar, la leishmaniasis no tiene cura: siempre queda latente el parásito, y es posible que su actividad recrudezca por una nueva picadura infectada o por un traumatismo. “Cuando las picaduras se producen cerca de las mucosas la enfermedad puede volverse muy mutilante”, advierte Quintana.
“La medicación -que está cubierta por el Estado- varía según los casos, pero en términos generales se aplica una inyección diaria durante aproximadamente 20 días”, añade, y señala que uno de los fármacos más utilizados es el antimonio, que suele ser eficiente, pero es muy tóxico: produce efectos secundarios en el hígado y en el corazón. “Con el tratamiento se logra que las úlceras cicatricen, pero dejan marcas de por vida y pueden causar discapacidad grave”, añade, y destaca que la cosa se complica si otras enfermedades deprimen las defensas.
“Como intervienen muchos factores ambientales y culturales, hace falta construir herramientas no sólo médicas, sino también sociales; entre otras, modos eficientes de comunicarse con la gente y de hacer preguntas clave, como, por ejemplo, si hubo migración. Ellos pueden no considerar migración haber ido a participar de una peregrinación religiosa...”, apunta la científica.
Investigar para prevenir
Con una enfermedad de este tipo, más que nunca es preferible prevenir que (intentar) curar, pero la gran complejidad del panorama que describimos no lo hace fácil.
Por ello, en 2005 Quintana y su director de tesis, Oscar Salomón, impulsaron la Red de Investigación de la Leishmaniasis en Argentina (Redila), hoy formada por 40 investigadores de nueve provincias (en seis de ellas la enfermedad es endémica) y 21 instituciones de Nación, provincias, municipios y ONG. El equipo es multidisciplinario en una escala poco frecuente: participan biólogos, bioquímicos, médicos, entomólogos, genetistas, antropólogos, sociólogos...
De hecho, Díaz Briz, por ejemplo, estudia el contenido intestinal de nuestra protagonista en busca de mejores estrategias para controlarla, y también usos medicinales (vacuna o tratamiento). “El sueño sería lograr una vacuna, pero mientras tanto tenemos que conocer muy bien su comportamiento. Y saber de qué se alimenta puede ser buena herramienta”, cuenta.
En el otro extremo, y en plano macro, trabajan con la Comisión Nacional de Actividades Espaciales (CONAE), que los provee de imágenes satelitales para detectar, por ejemplo, modificación del hábitat, y así detectar sitios de mayor riesgo.
En el medio, fabrican (“a la argentina”, con lo que hay a mano) instrumentos para poder investigar. Un ejemplo son las trampas que necesitan para cazar las “ellas” en el campo y estudiarlas (“las trampas importadas son carísimas”, cuenta Quintana). Bueno... no sólo las fabrican: han sistematizado el proceso y han demostrado su eficacia, de modo que su efectividad está validada.
Para las trampas utilizan envases plásticos en desuso, a los que les hacen los cortes necesarios con una trincheta; coolers de computadora, lamparitas led y cables. Las cuelgan en los territorios que quieren censar; la luz atrae los insectos (un montón muy diverso de ellos) y el ventilador los envía hacia el fondo del envase.
“Allí cae de todo, y hay que encontrar a nuestras pequeñitas - cuenta Quintana con un portaobjetos en la mano, donde “ellas” son apenas perceptibles-. Pero ya tenemos el ojo entrenado. ¡Y el esfuerzo vale la pena!”.
> Para tener en cuenta
- La falta de gestión de residuos promueve lugares de cría de los mosquitos, que no usan el agua (como la mayoría) sino materia orgánica en descomposición.
- El hacinamiento aumenta el acceso del insecto a la población humana.
- Cuidado si se hace trabajo rural en zonas de deforestación, especialmente de madrugada y al atardecer.
- Cuidado con las actividades recreativas como excursiones, cacería, pesca en áreas boscosas o cercanas a estas.
- Las dietas bajas en proteínas, hierro, vitamina A y cinc promueven el agravamiento de los cuadros.
> Riesgo
Deforestar incide en el aumento de mosquitos

“Tanto los cambios en el medio ambiente como los disturbios ecológicos ejercen una gran influencia en la reaparición y proliferación de enfermedades como la leishmaniasis”, explicaba ya en 2009 un artículo publicado en Ecociencia & Naturaleza firmado por Sergio Guerrero, Pedro Sarsotti y César Gutiérrez, de la Facultad de Bioquímica y Ciencias Biológicas de la Universidad Nacional del Litoral.
> Cuidados
lo que se puede hacer para evitar las picaduras
La época de mayor actividad de la Nyssomyia neivai en
nuestra provincia es el fin del verano, y sus horarios favoritos son el amanecer y la puesta de sol. Y que “ella” sea tan pequeñita tiene una ventaja: cuando busca sangre, su trompita no es capaz de atravesar la ropa. Por eso, además del uso de repelentes, válidos para prevenir cualquier enfermedad transmitida por mosquitos, se recomienda cubrir el cuerpo: basta ropa liviana; lo que importa es no dejar piel al aire. Si se vive en zona de potencial riesgo, se recomienda colocar mallas mosquiteras de trama pequeña en puertas y ventanas de las casas.
> La realidad local
Una enfermedad registrada hace ya 100 años
La leishmaniasis suele aparecer en Alberdi, Simoca y Monteros. El brote más importante de los últimos años estuvo relacionado con la instalación de una sirena en el dique de Escaba para espantar murciélagos. Al irse estos de la zona, los nuevos casos de leishmaniasis aumentaron fuertemente, cuenta Denise Fuenzalida. Pero el brote más reciente se produjo el año pasado al norte de la capital, en Las Talitas. Los primeros registros tucumanos se ubicaron en Yerba Buena; datan de principios del siglo XX. Todas estas zonas siguen siendo potenciales hábitats de Nyssomyia neivai.