 NO SUELE HABER SÍNTOMAS. La mejor forma de prevenir es controlar una vez al año la presión intraocular; si es necesario, se prescribirá medicación.
NO SUELE HABER SÍNTOMAS. La mejor forma de prevenir es controlar una vez al año la presión intraocular; si es necesario, se prescribirá medicación.
No se puede curar y, salvo en los no demasiados frecuentes casos agudos, no presenta síntomas, al menos hasta que la enfermedad está avanzada; pero en el 90 % de los casos, la ceguera que causa se puede prevenir. Hablemos, entonces, del glaucoma.
Según datos de la Organización Mundial de la Salud (OMS), afecta a más de 4,5 millones de personas (un 5 % de la población mundial) Pero, las proyecciones del organismo indican que en realidad puede estar afectando a unos 11 millones de personas: el subdiagnóstico es muy elevado.
Por su parte, el Consejo Argentino de Oftalmología informa que en entre 1,5 y 2 millones de personas tiene glaucoma; se calcula que más de la mitad de ellos lo ignora. La visión perdida no se recupera, pero el tratamiento oportuno permite conservar la que queda por toda la vida.
“Lo llaman ‘ladrón silencioso de la visión’ -explica a LA GACETA el oftalmólogo Sergio Dilascio- porque se va "robando" progresivamente el campo visual sin que la persona que lo padece se entere; pueden pasar 10 años (y haber pedido al 50 % del el campo visual) sin síntomas”.
Hay diferentes tipos (algunos pocos congénitos y se detectan en la infancia), pero todos están causados por lesiones en el nervio óptico; a medida que este se deteriora aparecen gradualmente puntos ciegos en el campo visual. Y una de las causas frecuentemente asociadas con esas lesionas es el aumento de la presión intraocular hipertensión ocular.
Diferenciación clave
“No hay que confundirse, pero ocurre con frecuencia. Nada tiene que ver aquí la hipertensión arterial, que es una cuestión cardiológica. En el glaucoma es la presión del líquido que hay dentro del ojo lo que aumenta. Los valores de presión intraocular normal se encuentran entre 10 y 20 milímetros de mercurio -agrega, pero lo ideal es que permanezcan entre 14 y 15”, agrega Dilascio, y explica cómo funciona normalmente el proceso.
“En la parte anterior del ojo hay dos pequeños espacios: la cámara anterior, entre la córnea y el iris (la parte que nos da el color), y la posterior, más pequeña, entre el iris y el cristalino. Ambas están llenas de un líquido llamado humor acuoso, responsable de nutrir y oxigenar las estructuras que no tienen aporte de sangre, como la córnea y el cristalino, que para mantener su transparencia no pueden tener venas ni arterias”, explica. Es el resultado -añade- de un proceso de ultrafiltración de la sangre, de modo que también sea transparente, condición necesaria para la visión.
“Ese líquido fluye (al igual que lo hace la sangre por el cuerpo) todo el tiempo, pero en el glaucoma esa circulación, concretamente la salida, se dificulta; de esa manera se acumula más líquido del necesario, que hace presión sobre el nervio óptico”, agrega y destaca que superados los 20 mm, el riesgo de daño aumenta.
Los efectos
En la mayoría de los casos ese aumento de presión es progresivo, por eso no se perciben sus efectos, que -es importantísimo aclarar-, no se producen sobre la agudeza visual sino sobre el campo. La cuestión es la visión periférica.
“No se trata de poder ver las letras más chiquitas, sino del área que el ojo percibe mirando hacia delante sin necesidad de movimiento alguno -destaca el especialista-. Hay pacientes a un hilito de quedarse ciegos que, sin embargo, pueden leer la última línea”.
El estrechamiento del campo visual -explica- hace, por ejemplo, que uno no perciba quién viene desde el costado, o si hay obstáculos en el camino. “Una señal típica puede ser el aumento de accidentes ‘tontos’, como chocarse con la pared... Ni hablar de los riesgos al volante”, agrega.
Como en la mayoría de los casos no produce síntomas, (puede pasar hasta 10 años la enfermedad sin generarlos, destaca Dilascio), el hallazgo suele producirse gradualmente, típicamente cuando se consulta por algún por su vicio de refracción (miopía, hipermetropía, etcétera), o alrededor de los 40 años, por las presbicia.
“Por eso es clave no ir a comprar de urgencia anteojos en la calle, sino consultar al oftalmólogo. Se corre el riesgo de enmascarar un proceso que puede desembocar en la ceguera”, resalta Dilascio y agrega que si se detecta que la presión ocular es alta, se controla si hay daño del nervio y disminución del campo visual.
“Esas son las tres claves para el diagnóstico -añade-. Y si se confirma, existe una amplia gama de tratamientos: que, según la severidad del cuadro, van desde el más sencillo y accesible (lo cubren todas las obras sociales) que consiste en una gota diaria hasta, en los casos más severos de obstrucción, la colocación de dispositivos que permiten el drenaje del exceso de líquido”
A dónde concurrir
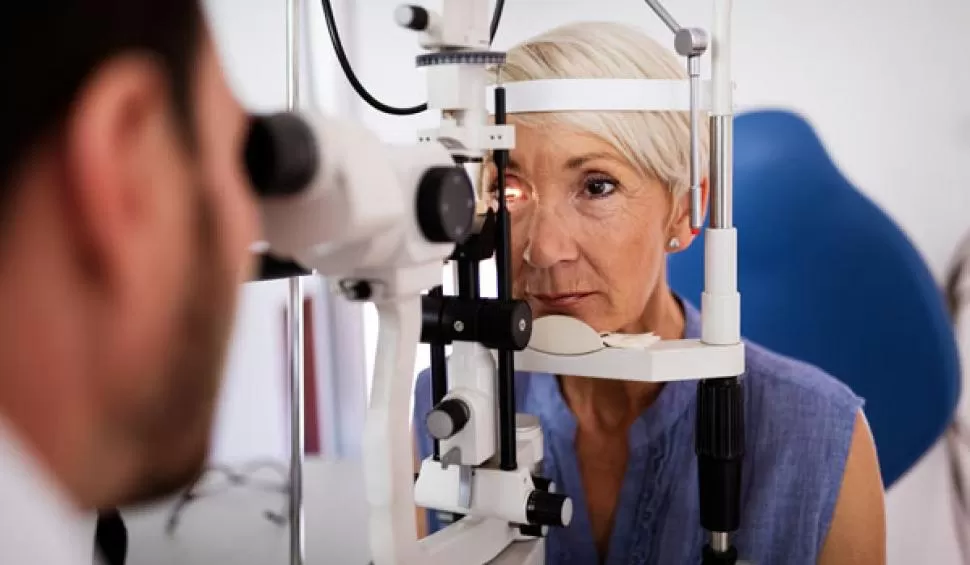
Para lograr un diagnóstico temprano, el control tiene que hacerse como mínimo una vez al año -señala el jefe del servicio de Oftalmología del hospital Centro de Salud, Daniel Dilascio-. Se hacen campañas de cuidado de la salud visual y de detección precoz del glaucoma. Están coordinadas por la Sociedad Argentina de Oftalmología, y el Sistema Provincial de Salud a través de todos sus centros de atención, se adhiere”.
Y no se para por pandemia. “Estamos trabajando en el hospital con todos los protocolos de atención y con turnos programados a través de Salud Escucha (0800-4444-999) para no tener amontonamiento de personas en la espera y la atención. Quienes deseen hacerse el chequeo, pueden reservar un turno con el servicio”.
Factores de riesgo:
- Tener mas de 40 años
- Hipertensión intraocular
- Antecedentes familiares de glaucoma
- Vivir con enfermedades crónicas como diabetes o alguna enfermedad cardíaca
- Tener córneas delgadas en el centro
- Tener miopía o hipermetropía extremas
- Uso de corticoesteroides, especialmente gotas oftálmicas, durante un largo tiempo
(Fuente: Mayo Clinic)