
Está en un recodo, escondido de la sala de espera principal. Es un pasillo de poco más de un metro de ancho. Las paredes son blancas. Dentro hay apenas ocho camas para internación. Fuera, una puerta demasiado pequeña para ser llamativa. Encima de ella, una inscripción que dice: “Hospital Ángel C. Padilla. Servicio de Salud Mental”.
Ahí trabaja un equipo de 12 psicólogos y cuatro psiquiatras. Entre ellos, los médicos José Ibarra y Ada Bini y la licenciada Cynthia Zolty. José es amable y amistoso; Ada y Cynthia desbordan simpatía y comprensión. A simple vista se nota que sus personalidades coinciden con lo que quieren ofrecerle a la comunidad. “Cuando un hospital polivalente le da lugar a la salud mental -dice Ada-, asume un abordaje mucho más rico. La medicina tradicional a veces aparece un poco como furor curandis (en la teoría de Freud, la pretensión, para él indebida, de curar, única y apresuradamente, el cuadro clínico). Nosotros, en cambio, preferimos interpretar los síntomas como parte de la vida de la persona y no como lo único que hay que curar”.
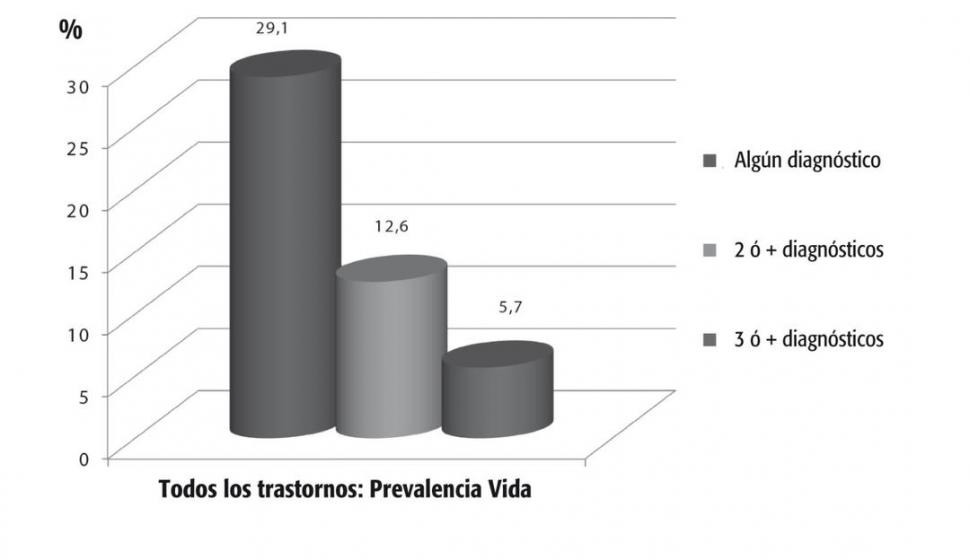
Prevalencia: 29,1 %
No hay nada mágico: el psiquiatra no tiene que manejar técnicas raras para sacar a un ser muy raro de su mundo extremadamente raro. Por el contrario, el no tan raro 29,1 % de los argentinos padecerá al menos un trastorno mental a lo largo de su vida, según el primer “Estudio epidemológico de salud mental en población general de la República Argentina” (2018). Y por si pareciera poco: el 12,6 % sufrirá dos o más trastornos, y el 5,7 %, por lo menos tres.
José recuerda que cuando ingresó a la guardia del Centro de Salud y comenzó a internarse por la salud mental, hace más de 20 años, ir al psiquiatra era considerado, literalmente, cosa de locos. “Por suerte, en el último tiempo hemos logrado desestigmatizar un poco, aunque también es cierto que todavía no nos hemos sacado el loquero de la cabeza”, dice. Y atestigua que la Ley Nacional de Salud Mental, aprobada en 2010, todavía genera mucha resistencia.
De hecho, a pesar de que el artículo 27 de esa norma manda transformar los neuropsiquiátricos en instituciones de clínica general, el último “Censo nacional de personas internadas por motivos de salud mental” (2019) relevó 162 manicomios, 41 de ellos públicos.
Trabajo en equipo
El Hospital Padilla cuenta con una guardia permanente de psiquiatría, donde suelen atender casos agudos: en general, de intento de suicidio o sobredosis de drogas. “Son pacientes muy graves: el 80 % termina en internación -dice Cynthia-. Normalmente tenemos entre 15 y 25 pacientes internados, aunque solo contamos con ocho camas propias”. Sucede que Salud Mental pide, prestadas, las camas libres de los otros servicios.
Para Cynthia, el suyo es un trabajo que en soledad no podría hacerse: “la gravedad de los pacientes hace que haya que formar un equipo. Los casos son muy complicados, la carga emocional para nosotros es muy dura, las decisiones que hay que tomar son muy difíciles”.
En esta labor interdisciplinaria entra en juego el rol de los psicofármacos. En el Padilla, la farmacología se entiende en relación con lo que el paciente dice de su sufrimiento. “Utilizamos los medicamentos para facilitar el discurso, no para tapar el cuadro. ‘¿Usted no duerme? Le doy un somnífero. ¿Usted duerme mucho? Le doy un antidepresivo’. Eso no. La función de la medicación, para nosotros, es permitir que el paciente esté lo suficientemente tranquilo para poderlo tratar”, dice Ada.
“¿Que me va a atender?”
José todavía es estudiante y está en la guardia un sábado por la noche. La mujer trae un brote psicótico, cuenta una historia medio delirante y nadie la quiere ver. Entonces lo mandan a José: “a vos que te gusta, anda y atendela”. José está con otro caso y le dice a la mujer: “espereme, ya la atiendo”. Pero la mujer lo persigue hasta cansarlo: “¿que me va a atender, doctor?”.
Al día siguiente, la mujer salta desde un primer piso y llega al Centro de Salud con un cuadro de politraumatismo. “Por casualidad, yo paso por su cama sin verla -dice José-. Y ella, golpeada como está, me mira y pide: ‘doctor, ¿que me va a atender?’”.
La conclusión es simple. En 1966, el filósofo John Berger pasó una temporada con John Sassall, un médico inglés que ejercía su profesión en una comunidad rural. Sobre Sassall, Berger escribió: “la sociedad desaprovecha y, al hacer prevalecer la hipocresía, vacía la mayoría de las vidas que no destruye; en los términos de esa sociedad, un médico que no se limita a vender curas, ya sea directamente a sus pacientes o a través de los servicios estatales, es inestimable”.













